Filippo Barbiera
Azienda Sanitaria Provinciale di Agrigento, Unità Operativa di Radiologia “Domenico Noto”, Ospedale “Giovanni Paolo II” – Sciacca (Ag)
PREMESSA
Quando si parla di disfagia si pensa, come prima cosa, alle lesioni organiche del tratto faringo – esofageo. In realtà esistono cause molto più frequenti di disfagia, legate ad alterazioni funzionali della deglutizione e per la maggior parte dovute a malattie neuromuscolari (fig.1) in cui vengono interessate le strutture del sistema nervoso centrale o i muscoli della regione orofaringea. La deglutizione è infatti un meccanismo molto complesso che coinvolge diversi muscoli volontari e involontari e che necessita anche di un centro di coordinamento nervoso localizzato nel tronco encefalico (fig 2). Un’altra condizione frequente di disfagia funzionale è legata all’invecchiamento: la deglutizione dell’anziano (anche in relazione alle frequenti comorbidità, quali stroke, Parkinson e demenze) è alterata per la perdita di massa muscolare (sarcopenia) e per lesioni del sistema nervoso centrale (atrofia, lesioni della sostanza bianca etc) legate all’età; a ciò si aggiungono le frequenti alterazioni della peristalsi esofagea con quadri similacalasici (presbiesofago).
La videofluoroscopia è un esame radiologico dinamico con il quale è possibile studiare la deglutizione ed il transito del bolo alimentare attraverso cavo orale, faringe ed esofago fino allo stomaco e rappresenta, in atto, l’esame gold standard nel management del Paziente disfagico. Il ruolo fondamentale dell’esame è ribadito da diverse linee guida quali quelle sullo stroke (http://www.iso-spread.it/capitoli/LINEE_GUIDA_SPREAD_8a_EDIZIONE.pdf) e sul Parkinson (https://www.accademialimpedismov.it/web/image/26029/LineeGuidaLogopedia.pdf), nonché da quelle predisposte dalla Federazione dei Logopedisti Italiani (http://www.simferweb.net/varie_sito_simfer_allegati/varie/lineeGuida/ALTRE/Linee_Guida_sulla_Disfagia_FLI_e_SIFEL/2009-05-17_disfagia.pdf). Attraverso l’esame è possibile individuare i Pazienti che presentano passaggio di bolo alimentare nella via aerea in assenza di riflesso tussigeno (aspirazione silenziosa), condizione altamente predisponente alla polmonite ab ingestis, prima causa di morte in alcuni Pazienti neurologici (per esempio con malattia di Parkinson).
E’ questo il motivo per cui, nonostante un calo complessivo del numero di procedure fluoroscopiche dell’apparato gastrointestinale, il numero di esofagografie e studi radiologici della deglutizione è effettivamente aumentato e la fluoroscopia rimane la modalità primaria e preferita per la valutazione della disfagia: nel 2019 solamente negli USA sono state eseguite circa 3 milioni di procedure fluoroscopiche dell’apparato gastro-intestinale.
TECNICA DI ESECUZIONE
L’esame può esser eseguito in qualunque telecomandato analogico (dotato di sistema di videoregistrazione) oppure digitale (sono necessari almeno 30 frame al secondo) ed è pertanto eseguibile in qualunque reparto di Radiologia.
E’ molto utile avere una macchina con la pedana amovibile, così da posizionare il Paziente, spesso instabile, o sulla sedia a rotelle o addirittura in barella (qualora si riesca ad allontanare il tubo di 1,5/2 metri dal piano del tavolo) (fig 3). In alcuni Pazienti può essere utile angolare il tubo per compensare al posizione obbligata del capo in flessione laterale (fig.4).
Anche se esistono in letteratura diversi protocolli di studio con proposte di standardizzazione dell’esame, in realtà la scelta del tipo e della consistenza del mezzo di contrasto e della posizione del capo è strettamente legata alla sintomatologia del Paziente (es. disfagia per liquidi o solidi, disfagia alta o bassa), alla possibilità o meno di alimentarsi in maniera autonoma (somministrazione del pasto attraverso cucchiaio, cannuccia o bicchiere), al grado di collaborazione (in alcuni casi difficoltosa a causa del deficit neurologico coesistente) ed alla postura del capo e del collo. Pertanto in diversi casi l’esame deve essere “ritagliato” sulle condizioni cliniche e sulla sintomatologia specifica del Paziente
Tuttavia è pur vero che un esame condotto in maniera abbastanza veloce, impiegando almeno 5 ml di alimenti con almeno due consistenze (thin liquid: succo di mele o acqua; thick liquid: nettare all’albicocca o succo di pomodoro o frappè) mescolate al bario, può essere sufficiente come prima valutazione di screening.
Riguardo al mezzo di contrasto (soltamente il bario), purtroppo non è disponibile in Italia il Varibar (https://imaging.bracco.com/us-en/products/fluoroscopy/varibar), prodotto esistente negli USA, dedicato allo studio della deglutizione e già pronto con varie consistenze. Ad oggi l’unico mezzo di contrasto baritato in commercio in Italia è il bario HD che, con l’aggiunta di 60 ml di acqua (Fig. 5), diventa di densità leggermente superiore allo yogurt e che rappresenta una ottima base in quanto può essere diluito ulteriormente con acqua (per creare un pasto liquido o sovrafluido), può essere miscelato all’omogenizzato o può essere aggiunto alla fetta biscottata o al pane per creare un pasto solido.
Nella Tabella 1 abbiamo riassunto il nostro protocollo: lo studio radiologico inizia con l’esame diretto, cioè esaminando le strutture “a vuoto”, prima della somministrazione di mezzo di contrasto. Tale valutazione può essere effettuata sia in proiezione latero-laterale (LL) che in proiezione antero-posteriore (AP).
In proiezione LL è possibile, grazie al contrasto naturale offerto dal gas presente in sede rino- e orofaringea, studiare la morfologia di alcune strutture quali la base linguale, l’epiglottide ed il palato molle. Sempre in proiezione LL è possibile eseguire uno studio fluoroscopio dinamico della motilità del palato molle, analizzando l’escursione del velo palatino durante la fonazione (facendo pronunciare al Paziente la parola inglese “candy”).
Lo studio in proiezione AP senza mezzo di contrasto può essere utile nella valutazione della motilità delle corde vocali e può essere eseguito mediante registrazione videofluoroscopica durante la fonazione (fare pronunciare al Paziente “iiiiiiii”).
Successivamente si passa alla valutazione con mezzo di contrasto (bario in diverse concentrazioni). Il bario è una sostanza abbastanza sicura ed una aspirazione di piccole quantità in genere ha scarso significato clinico. Infatti il bario aspirato viene eliminato dai bronchi principali e dalla trachea in poche ore. Tuttavia, nel caso si sospetti una aspirazione massiva ed in Pazienti con ridotto livello di coscienza, può essere buona precauzione impiegare un mezzo di contrasto non ionico a base di iodio il cui passaggio nella via aerea non determina complicanze. È invece da escludere categoricamente l’impiego di mezzo di contrasto iodato ionico (perché iperosmolare), il cui passaggio nell’albero tracheo-bronchiale può determinare edema polmonare. E’ opportuno inoltre iniziare con piccole quantità di mezzo di contrasto ed aumentarle poi progressivamente, allo scopo di evitare le aspirazioni massive di mezzo di contrasto nella via aerea.
In tutti i casi è necessaria la somministrazione di boli di consistenza diversa. Ciò consente di:
- valutare i Pazienti che lamentano disfagia in relazione all’assunzione di alcuni specifici alimenti;
- individuare le consistenze alimentari responsabili di aspirazione;
- differenziare i Pazienti che presentano aspirazione per una sola consistenza alimentare da quelli che presentano aspirazioni per più consistenze (più gravi);
- identificare le consistenze alimentari meno rischiose per il Paziente ai fini della sua alimentazione orale.
Le sequenze vanno acquisite sia in proiezione latero-laterale (LL) che antero-posteriore (AP).
Oltre alle due sequenze standard (AP e LL) può essere necessaria, soprattutto nei Pazienti con spiccata cifosi dorsale, la valutazione dell’apertura dello sfintere esofageo superiore (UES) e dell’esofago cervicale in proiezione obliqua. Questa incidenza consente infatti di dissociare la giunzione faringo-esofagea dalla sovrapposizione della colonna vertebrale e del cingolo scapolare.
La variazione della postura del capo può mettere in luce anomalie della deglutizione non apprezzabili con il capo in posizione neutra o in lieve flessione, ma può essere d’aiuto anche nell’identificazione delle posture e delle manovre (deglutizione sovraglottica, flessione del collo, rotazione del capo ecc.) grazie alle quali il Paziente può deglutire senza fenomeni di passaggio di mezzo di contrasto nella via aerea.
In tutti i Pazienti disfagici (specie se anziani) è infine necessario estendere la valutazione del transito del bolo radiopaco fino alla giunzione esofago-gastrica, allo scopo di escludere alterazioni organiche e/o funzionali dell’esofago.
Esistono alcune rare condizioni nelle quali l’esame dinamico del faringe deve essere sospeso:
1) ostruzione totale o quasi totale delle vie aeree o del canale alimentare per i cibi solidi o semisolidi;
2) laringospasmo (tranne che nei pazienti trachestomizzati);
3) broncospasmo;
4) aspirazione di contenuto gastrico;
5) assenza completa di meccanismi di protezione delle vie aeree (elevazione della laringe, chiusura della rima della glottide, ribaltamento dell’epiglottide, tosse);
6) altre emergenze mediche intercorrenti (arresto cardiaco o respiratorio).
Fig. 1

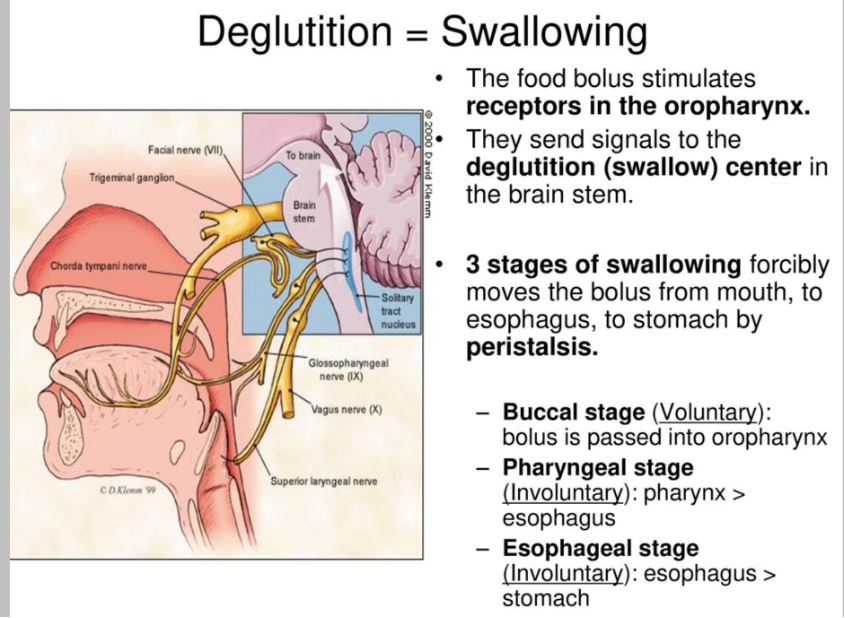
Fig. 3
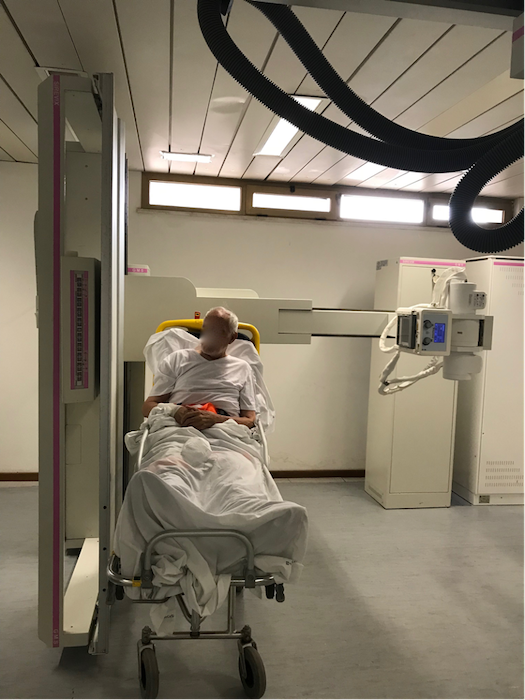
Fig. 4
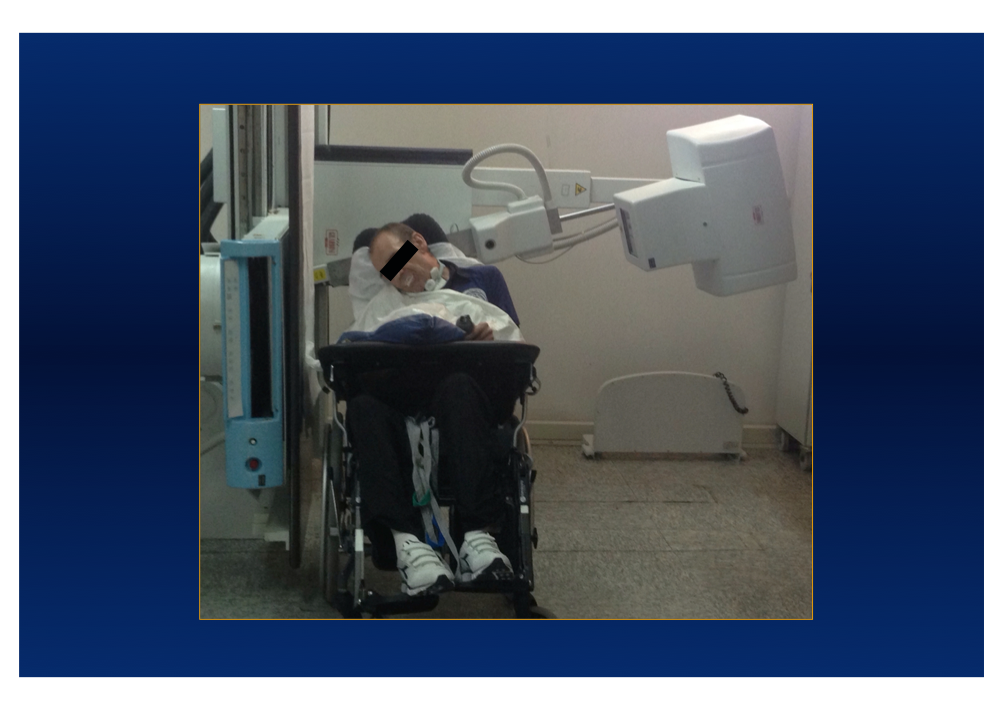
Fig. 5

|
Tabella 1 |
|
| METODICA DI STUDIO RADIOLOGICO | ANALISI DELLE STRUTTURE |
| Studio in bianco con Paziente in ortostasi in proiezione latero-laterale e/o antero-posteriore | Ricerca di: ostruzioni delle vie aeree, corpi estranei radiopachi, ascessi retrofaringei, masse della regione laringea |
| Studio in bianco con Paziente in ortostasi in proiezione LL durante la fonazione (viene fatta pronunciare la parola “candy”) | Studio della motilità del palato molle |
| Studio in bianco con Paziente in ortostasi in proiezione AP durante la fonazione (viene fatto ripetere “iiii”) | Studio della motilità delle corde vocali |
| Paziente in ortostasi in proiezione LL centrato sul palato molle: 1 Bolo singolo di 10-15 ml di mdc baritato | Studio del comportamento dinamico della lingua, del palato molle, dell’istmo palato-faringeo e del trasporto del bolo opaco da parte della peristalsi nel faringe prossimale |
| Paziente in ortostasi in proiezione LL centrato sull’epiglottide: 1 Bolo singolo di 10-15 ml di mdc baritato | Studio dei movimenti dell’epiglottide, delle strutture laringee, della chiusura dell’aditus laringeo, della peristalsi del faringe distale e del rilasciamento e dell’apertura dello sfintere esofageo superiore |
| Spot film del faringe in LL in condizioni di riposo e durante la fonazione | Ricerca di lesioni organiche delle strutture faringee, della base linguale e del palato molle |
| Paziente in ortostasi in proiezione AP centrato sull’epiglottide: 1 Bolo singolo di 5-10 ml di mdc baritato | Studio del pavimento della lingua, delle vallecole, dell’epiglottide e dei seni piriformi |
| Spot film del faringe in AP in condizioni di riposo e durante la manovra di Valsalva | Valutazione di alterazioni strutturali ed in particolare, nei radiogrammi in Valsalva, della distensibilità delle strutture |


0 commenti